O Lúpus Eritematoso Sistêmico é uma doença autoimune crônica, inflamatória e de caráter sistêmico, capaz de afetar múltiplos órgãos e sistemas do corpo humano. Trata-se de uma condição complexa, marcada por períodos de atividade (crises) e remissão, exigindo acompanhamento contínuo e abordagem multiprofissional.
O lúpus ocorre quando o sistema imunológico, que normalmente protege o organismo contra agentes externos, passa a atacar tecidos saudáveis, desencadeando processos inflamatórios em diferentes partes do corpo. Essa resposta imunológica desregulada é responsável pela diversidade de manifestações clínicas da doença.
Embora seja mais comum em mulheres jovens, especialmente em idade fértil, o lúpus pode acometer indivíduos de qualquer idade e sexo, variando amplamente em gravidade e evolução.
Bases imunológicas e fisiopatologia
A fisiopatologia do lúpus eritematoso sistêmico envolve uma combinação de fatores genéticos, hormonais, ambientais e imunológicos. Não há uma causa única definida, mas sim um conjunto de alterações que contribuem para o desenvolvimento da doença.
O principal mecanismo envolve a produção de autoanticorpos, especialmente os anticorpos antinucleares (ANA), que atacam componentes das próprias células do organismo. Esses autoanticorpos formam complexos imunes que se depositam em tecidos, desencadeando inflamação e dano tecidual.
Esse processo pode afetar pele, articulações, rins, sistema nervoso, coração e pulmões, entre outros órgãos. A inflamação crônica leva à destruição progressiva dos tecidos e à perda de função dos órgãos acometidos.
Além disso, há ativação inadequada de células do sistema imune, como linfócitos B e T, e liberação de citocinas inflamatórias, o que perpetua o ciclo inflamatório.
Fatores hormonais também desempenham papel importante, especialmente o estrogênio, o que ajuda a explicar a maior incidência da doença em mulheres.
Fatores de risco e desencadeantes
Embora o lúpus tenha base genética, fatores ambientais podem desencadear ou agravar a doença.
Entre os principais fatores desencadeantes estão:
- exposição excessiva à radiação ultravioleta (luz solar)
- infecções virais
- uso de determinados medicamentos
- estresse físico ou emocional
- alterações hormonais
Esses fatores podem ativar o sistema imunológico de forma inadequada em indivíduos predispostos, levando ao surgimento dos sintomas.
Manifestações clínicas
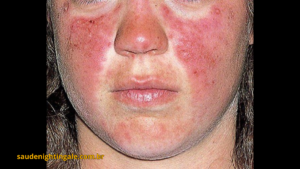
O lúpus é conhecido por sua grande variabilidade clínica, podendo se manifestar de formas leves ou graves, dependendo dos órgãos afetados.
Um dos sinais mais característicos é a lesão cutânea em formato de “asa de borboleta” no rosto, que acomete a região das bochechas e do nariz. Essa manifestação costuma ser agravada pela exposição ao sol.
As manifestações articulares são muito comuns, com dor, inchaço e rigidez nas articulações, semelhantes às observadas em doenças reumatológicas.
A fadiga intensa é outro sintoma frequente e pode impactar significativamente a qualidade de vida do paciente.
Comprometimento renal
O envolvimento renal, conhecido como nefrite lúpica, é uma das complicações mais graves do lúpus.
Pode se manifestar por proteinúria, hematúria e, em casos mais avançados, insuficiência renal. Muitas vezes, o comprometimento renal é silencioso no início, sendo detectado apenas por exames laboratoriais.
O acompanhamento regular é essencial para diagnóstico precoce e tratamento adequado.
Comprometimento neurológico
O lúpus também pode afetar o sistema nervoso central, levando a manifestações como cefaleia, convulsões, alterações cognitivas, depressão e ansiedade.
Em casos mais graves, podem ocorrer eventos como acidente vascular cerebral.
Comprometimento cardiovascular e pulmonar
O sistema cardiovascular pode ser afetado por inflamação do pericárdio (pericardite), além de maior risco de doenças cardiovasculares.
No sistema respiratório, podem ocorrer pleurite e derrame pleural, causando dor torácica e dificuldade respiratória.
Alterações hematológicas
Pacientes com lúpus podem apresentar anemia, leucopenia e trombocitopenia, aumentando o risco de infecções e sangramentos.
Diagnóstico
O diagnóstico do lúpus eritematoso sistêmico é desafiador, pois não existe um único exame capaz de confirmar a doença.
Ele é baseado na combinação de sinais clínicos e exames laboratoriais.
Entre os principais exames estão:
- anticorpos antinucleares (ANA)
- anti-DNA
- anti-Sm
- complemento (C3 e C4)
- hemograma completo
- exames de função renal
O diagnóstico precoce é essencial para evitar complicações e iniciar o tratamento adequado.
Tratamento e manejo clínico
O tratamento do lúpus tem como objetivo controlar a atividade da doença, reduzir a inflamação e prevenir danos aos órgãos.
Ele varia de acordo com a gravidade e os órgãos afetados.
Medicamentos utilizados
Os principais medicamentos incluem:
- anti-inflamatórios não esteroides para controle de dor e inflamação
- corticosteroides, que reduzem a resposta inflamatória
- imunossupressores, utilizados em casos mais graves
- antimaláricos, como hidroxicloroquina, amplamente utilizados no controle da doença
Esses medicamentos ajudam a controlar os sintomas e reduzir a frequência das crises.
Mudanças no estilo de vida
Além do tratamento medicamentoso, algumas medidas são fundamentais:
- evitar exposição solar sem proteção
- uso regular de protetor solar
- alimentação equilibrada
- prática de atividade física leve
- controle do estresse
Essas medidas ajudam a prevenir crises e melhorar a qualidade de vida.
O papel da enfermagem
A enfermagem tem papel essencial no acompanhamento do paciente com lúpus.
Entre suas funções estão:
- monitoramento de sinais e sintomas
- administração de medicamentos
- orientação sobre cuidados diários
- apoio emocional ao paciente
A educação em saúde é fundamental para garantir adesão ao tratamento e prevenção de complicações.
Complicações e evolução
Sem tratamento adequado, o lúpus pode evoluir com comprometimento grave de órgãos vitais.
As principais complicações incluem:
- insuficiência renal
- complicações cardiovasculares
- infecções graves
- comprometimento neurológico
O acompanhamento contínuo permite identificar precocemente essas complicações.
Qualidade de vida e impacto emocional
O lúpus pode impactar profundamente a vida do paciente, não apenas fisicamente, mas também emocionalmente.
A imprevisibilidade das crises, a necessidade de tratamento contínuo e as limitações impostas pela doença podem gerar ansiedade, depressão e isolamento social.
O suporte psicológico e familiar é fundamental.
Lúpus e gestação
Mulheres com lúpus podem engravidar, mas a gestação deve ser cuidadosamente planejada.
O acompanhamento médico é essencial para reduzir riscos tanto para a mãe quanto para o bebê.
Considerações finais
O lúpus eritematoso sistêmico é uma doença complexa, multifatorial e de evolução variável.
O diagnóstico precoce, aliado ao tratamento adequado e ao acompanhamento contínuo, é fundamental para controlar a doença e melhorar a qualidade de vida.
A atuação da equipe de saúde, especialmente da enfermagem, é indispensável para garantir cuidado integral, orientação e suporte ao paciente ao longo de toda a evolução da doença.

Deixe um comentário